
Wenn Entzündungen die Seele quälen
Definition
Eine Depression ist eine psychische Störung, die sich durch eine Vielzahl von Symptomen ausdrückt. In der Medizin wird die Depression in drei Gruppen unterteilt:
Der affektiven Psychose, die früher als endogene Depression bezeichnet wurde. Hier entstehen die Ursachen infolge veränderter Stoffwechselvorgänge im Gehirn, die ihre Ursache im genetischen Code haben können.
Der neurotischen Depression (Erschöpfungsdepression), die durch eine lange anhaltende Belastung in der Lebensgeschichte auftritt.
Und der Reaktiven Depression, die als Reaktion auf ein akutes schwerwiegendes Erlebnis auftritt.
Depressionen werden in drei Schweregrade unterteilt:
- Leichte Depression: zwei Hauptsymptome und zwei Zusatzsymptome
- Mittelschwere Depression: zwei Hauptsymptome und drei bis vier Zusatzsymptome
- Schwere Depression: drei Hauptsymptome und fünf oder mehr Zusatzsymptome
Symptome
Um eine Einstufung der Schwere einer Depression vornehmen zu können, gibt es die folgenden Ursachengruppen, die natürlich durch eine Vielzahl von individuellen Wahrnehmungen ergänzt werden.
Die Hauptsymptome einer Depression sind:
- gedrückte, depressive Stimmung
- Interessenverlust und Freudlosigkeit
- Antriebsmangel mit erhöhter Ermüdbarkeit
Daneben gibt es noch weitere Beschwerden (Nebensymptome), die auf eine Depression hindeuten können:
- verminderte Konzentration und Aufmerksamkeit
- reduziertes Selbstwertgefühl und Selbstvertrauen
- Gefühle von Schuld und Wertlosigkeit
- übertriebene Zukunftsängste oder „Schwarzsehen“
- Suizidgedanken oder -versuche, Selbstverletzungen
- Schlafstörungen
- verminderter Appetit
Ursachen
Depression ist eine komplexe Erkrankung, die Körper und Psyche gleichermaßen beeinflusst. Jüngsten neurowissenschaftlichen Erkenntnissen zufolge spielt der Körper, konkret das Immunsystem und das Gehirn, eine wichtige Rolle bei der Entstehung des Krankheitsbildes.
Die Forschung sucht seit längerem auf verschiedenen Wegen nach Ursachen für die Entstehung von Depressionen. Wissenschaftler konnten vermehrt Hinweise liefern, dass der Ursprung einer Depression nicht allein in der Psyche lokalisiert werden sollte. Eine neurowissenschaftliche Studie am Centre for Addiction and Mental Health (CAMH) in Toronto zeigt erneut einen wichtigen Zusammenhang zwischen Entzündungen des Gehirns und der Intensität einer Depressions-Erkrankung auf. Im Ergebnis stellte das Forschungsteam bei Menschen mit einer klinischen Depression 30 % höhere Entzündungsparameter im Gehirn fest.
Für Dr. Mario Krause ist diese Studie ein wichtiges Argument die medizinische Perspektive in der Praxis zu erweitern. „Depressionen sind nur eine Erkrankung aus einer ganzen Reihe komplexer Krankheiten, bei denen die Suche nach Ursachen die Therapie erfolgreicher machen kann. Klassischerweise konzentriert sich die Medizin auf Symptome. Funktionszusammenhänge im komplexen Wechselspiel der Körpersysteme als mögliche Ursachen für die Entwicklung von Krankheiten stehen im Allgemeinen nicht im Fokus. Gerade die jüngste Studie aus Kanada unterstreicht die Rolle des Immunsystems bei der Entstehung und im Verlauf einer Depression. Die Erkenntnisse der Forscher erweitern die Möglichkeiten der Medizin. Das sollte Anlass genug sein, um einerseits die Ursachenforschung voranzutreiben und andererseits Therapien zu erweitern.“
Zudem besteht nach wissenschaftlichen Erkenntnissen eine Verbindung zwischen Stress und Depressionen. Stress verursacht im Körper eine vermehrte Ausschüttung von Cortisol, wodurch das Immunsystem belastet wird. Je länger die Stressphase andauert, desto mehr verringert sich die Empfindlichkeit des Körpers für den erhöhten Cortisolspiegel. Dies wiederum vergrößert den Einfluss proinflammatorischer Zytokine auf das Immunsystem und den Stoffwechsel.
Eine ganzheitlich aufgebaute Diagnose und Therapie, die zum Beispiel Stoffwechselstörungen überprüft, Lebensweisen einbezieht und Umweltfaktoren berücksichtigt, bietet nicht nur für die Depression sondern auch für viele andere Krankheitsbilder eine sinnvolle Ergänzung zu einem klassischen Therapieansatz.
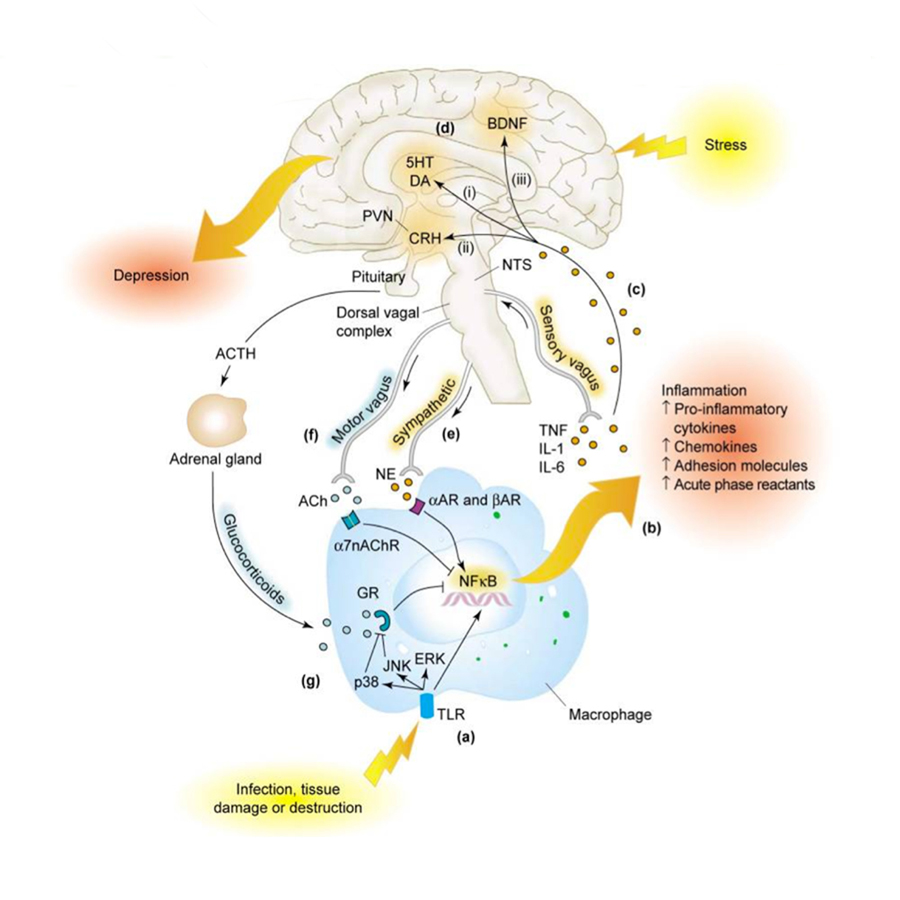
Stress: Immunreaktion und Depression (a)
Die Aktivierung von NF-KB durch Toll-Ähnliche Rezeptoren (TLR) führt zu einer Entzündungsreaktion, die (b) die Freisetzung der proinflammatorischen Zytokine TNF-α, IL-1 und IL-6 auslöst. (c) Zytokine haben über undichte Bereiche in der Blut-Hirn-Schranke Zugriff auf das Gehirn, auf aktive Transportmoleküle und afferente Nervenfasern (z.B. sensorischer Vagus), die Informationen über den Nucleus tractus solitarius (NTS) weiterleiten. (d) Im Gehirn nehmen Zytokine an Signalwegen (in orange dargestellt) teil, die bekannt dafür sind, an der Entwicklung von Depression beteiligt zu sein.
Einschließlich:
(i) veränderter Stoffwechsel der Neurotransmitter Serotonin (5-HT) und Dopamin (DA)
(ii) Aktivierung von CRH und Produktion und / oder Freisetzung von ACTH und Glucocorticoide (Cortisol)
(iii) Störung der synaptischen Plastizität durch Veränderungen in relevanten Wachstumsfaktoren [z.B. aus dem Gehirn stammender neurotropher Faktor (BDNF)].
(e) Die Exposition gegenüber belastender Umweltfaktoren fördert die Aktivierung von Entzündungssignalen (NF-kB) durch erhöhte proinflammatorische Antworten des Nervensystems [Freisetzung von Noradrenalin (NE), das α (αAR) und β (AR) Adrenozeptoren bindet] (in orange dargestellt). (f) Stressoren sperren den vagalen Eingang [Freisetzung von Acetylcholin (ACh), das die α7-Untereinheit des nikotinischen Acetylcholinrezeptors (α7nAChR) bindet] (in blau dargestellt). (g) Aktivierung Mitogen-aktivierender Proteine, einschließlich p38 und JNK. Die Funktion von Glucocorticoid-Rezeptoren (GR) ist gehemmt. NF-kB wird durch die negative Regulation von Glucocorticoide als Folge der freien HPA-Achse freigesetzt und ist die Antwort des Gehirns auf Stress (in blau dargestellt).
Quelle: Charles L. Raison, Lucile Capuron, und Andrew H. Miller: Cytokines sing the blues: inflammation and the pathogenesis of depression. In: Trends Immunol. Januar 2006; 27(1): S. 24–31.
Therapie
„Körper und Geist bilden ein sensibles, multi-faktorielles System, dass endogenen und exogenen Einflüssen ausgesetzt ist und darauf reagiert. Insbesondere der Stoffwechsel spielt in diesem System eine wichtige Rolle und kann als Indikator für Störungen des Systems dienen. Ist die Überprüfung der Funktionsfähigkeit des Stoffwechsel ein Teil der Diagnostik kann dies hilfreiche Aufschlüsse über körperliche Wechselwirkungen liefern,“ erläutert Dr. Krause.
Hieraus ergibt sich unser Therapieansatz:
- Analyse der komplexen Wechselwirkungen von Nervensystem, Neurotransmittern, Immunsystem, Hormonsystem und persönlicher Belastungsfaktoren
- Ursachen fokussierte Therapie und Behandlung an der Wurzel
- Stabilisierung von Immunsystem und Ausgleich von hormonellen Veränderungen
- Korrektur von Ungleichgewichten im Neurotransmitter-Stoffwechsel durch biologische Verfahren wie Aminosäure-Therapie oder Mikronährstoff-Behandlung
- Verbesserung des Bio-Rhythmus und der Schlafqualität z.B. durch pflanzliche Medikamente, Bio-Feedback, EMDR oder Hypnose
- Psychotherapie
- Traumatherapie
- und andere funktionell korrigierende Verfahren

